|
24.05.2017 r.
Zasady kwalifikacji chorych do przeszczepienia nerki i zgłaszania do Krajowej Listy Osób Oczekujących
Ustalone podczas spotkania w dniu 4.11.2016 r. w Warszawie z udziałem Poltransplantu, konsultanta krajowego w dziedzinie transplantologii klinicznej oraz przedstawicieli ośrodków kwalifikujących chorych do przeszczepienia nerki.
W dniu 4.11.2016 r. w Warszawie odbyło się spotkanie przedstawicieli ośrodków kwalifikujących chorych do przeszczepienia nerki, Poltransplantu oraz konsultanta krajowego w dziedzinie transplantologii klinicznej dotyczące zasad kwalifikacji do przeszczepienia nerki.
Uzupełnieniem i rozszerzeniem przedstawionych ustaleń jest rozdział z podręcznika Transplantologia Kliniczna napisany przez prof. Teresę Nieszporek oraz prof. Andrzeja Więcka pt. „Kwalifikacja chorych do przeszczepienia nerki” (1) oraz schemat konsultacji chirurga transplantologa opracowany przez dr. hab. Macieja Kosieradzkiego (poniżej).
Chory przewlekle dializowany lub przygotowywany do leczenia nerkozastępczego z rozpoznaną schyłkowa niewydolnością nerek (klirensem kreatyniny poniżej 15 ml/min/1,75 m2, w cukrzycy < 20ml/min/1,75m a w przypadku kwalifikacji do jednoczasowe preszczepienia nerki i wątroby lub nerki i serca < 30 ml/min/1,75 m2), może być zgłoszony do Krajowej Listy Osób oczekujących na przeszczepienie (KLO) przez kierownika zespołu kwalifikującego w Regionalnym Ośrodku Kwalifikacyjnym (ROK) po wykluczeniu przeciwwskazań do w/w zabiegu czyli po zakwalifikowaniu chorego do zabiegu przeszczepienia. Lekarz prowadzący chorego w stacji dializ wykonuje szereg badań (laboratoryjnych, radiologicznych) i konsultacji pozwalających wykluczyć bezwzględne i względne (okresowe) przeciwwskazania do przeszczepienia nerki i wysyła te informacje drogą elektroniczną do Regionalnego Ośrodka Kwalifikacyjnego w postaci wypełnionej karty zgłoszenia.
Zgodnie z obowiązującą Ustawą Transplatantacyjną zgłoszenie potencjalnego biorcy do KLO musi zawierać:
1) imię i nazwisko potencjalnego biorcy
2) datę i miejsce urodzenia potencjalnego biorcy
3) adres miejsca zamieszkania lub adres do korespondencji potencjalnego biorcy
4) numer PESEL potencjalnego biorcy, jeżeli posiada
5) rozpoznanie lekarskie
6) grupę krwi i Rh
7) rodzaj planowanego przeszczepienia
8) pilność przeszczepienia
9) inne istotne informacje medyczne
UMIESZCZENIE NA LIŚCIE JEST WARUNKIEM OTRZYMANIA PRZESZCZEPU PRZEZ BIORCĘ
Listę prowadzi Centrum Organizacyjno-Koordynacyjne do Spraw Transplantacji Poltransplant
Z uwagi na fakt, że przeszczepienie nerki odbywa się w tym ośrodku, który dokonał pobrania nerki a nie w tym, w którym został zakwalifikowany chory do przeszczepienia nerki, niezbędne staje się ujednolicenie systemu kwalifikacji potencjalnych biorców we wszystkich regionalnych ośrodkach kwalifikacyjnych. Jeżeli chory zakwalifikowany w danym ośrodku kwalifikacyjnym jako tzw. „trudny” (np. wymagający nietypowego odprowadzenia moczu, czy zespoleń z protezą naczyniową) nie został zaakceptowany przez ośrodek pobierający wówczas ośrodek ten zobowiązany jest przekazać nerkę dla tego chorego zespołowi, który go zakwalifikował.
Niezbędne informacje o chorym kwalifikowanym do przeszczepienia nerki, które powinny się znaleźć w dokumentacji
a) Informacje o potencjalnym biorcy
- imię, nazwisko, PESEL (jeśli posiada), adres, telefon, data urodzenia, płeć;
- grupa krwi, wzrost, waga, BMI;
- rodzaj przeszczepienia, numer przeszczepienia (pierwszy/kolejny), stopień pilności zabiegu;
- rozpoznanie choroby podstawowej z datą rozpoznania, badanie przedmiotowe;
- data pierwszej dializy, konieczna data rozpoczęcie ponownej dializy u chorych do kolejnego przeszczepienia oraz informacja o wykonaniu (lub nie) operacji usunięcia poprzedniego przeszczepu;
- GFR (jeśli do przeszczepienia wyprzedzającego), rodzaj dializy, USG nerek, pęcherza moczowego (przed i po mikcji), posiew moczu;
- USG jamy brzusznej, dopplerowskie badanie przepływów w tętnicach biodrowych, HBsAg, anty-HBs, anty-HCV, HCV RNA, anty-HIV, morfologia, RTG klatki piersiowej, EKG, ECHO serca, gastroskopia, badanie na krew utajoną w stolcu, cholesterol, trójglicerydy, białko całkowite, albuminy, AST, ALT, GGTP, bilirubina, protrombina;
- konsultacje stomatologa, laryngologa, chirurga transplantologa, badanie ginekologiczne u kobiet z mammografią lub USG piersi PTH, informacja o chorobach współistniejących, informacja o przyjmowanych lekach, PSA (mężczyźni > 40 lat).
b) Informacje o ośrodku leczącym chorego i ROKu, który chorego zakwalifikował
c) Badania immunologiczne (HLA, PRA, surowica do typowania co 6 tygodni)
Badania dodatkowe (w szczególnych przypadkach):
- Koronarografia (choroba wieńcowa, wiek > 60 lat, cukrzyca, miażdżyca, nieprawidłowe EKG lub ECHO serca)
- Doppler tętnic szyjnych (objawy neurologiczne);
- Doppler żył biodrowych (zabiegi w tych okolicach, po przeszczepieniu wątroby OLTX, po uprzednim przeszczepieniu nerki, przebyta zakrzepica żylna);
- Cystografia mikcyjna (wady wrodzone, nieznana przyczyna niewydolności nerek, młody wiek, zakażenia układu moczowego, cukrzyca, problemy neurologiczne, podejrzenie wad nabytych, zwężenia pozapalne lub po napromienianiu);
- TSH (choroby układowe, odchylenia w BMI);
- Doppler tętnic kończyn dolnych (miażdżyca, cukrzyca, chromanie przestankowe);
- Kolonoskopia (biorcy > 50 lat, krew utajona w stolcu, wywiad rodzinny);
- Badania hematologiczne (objawowe zaburzenia krzepnięcia, SLE, wywiad rodzinny);
- badanie dna oka (problemy neurologiczne, okulistyczne).
Konsultacje:
- chirurga naczyniowego (problemy naczyniowe);
- urologa (wady układu moczowego);
- neurologa (padaczka, udar);
- onkologa (choroba nowotworowa w wywiadach);
- kardiochirurga (wada serca, operacje kardiochirurgiczne w wywiadach);
- kardiologa (nieprawidłowe EKG, ECHO serca, RTG klatki piersiowej, choroba niedokrwienna serca)
Badania okresowe (co 12 m-cy):
- HIV, HCV, HBV;
- Morfologia, aminotransferazy, białko całkowite, albuminy, bilirubina;
- Koagulogram;
- posiew moczu;
- EKG, ECHO serca;
- badanie na krew utajona w stolcu;
- USG nerek własnych i narządów jamy brzusznej;
- RTG klatki piersiowej
- PSA (mężczyźni), cytologia (kobiety)
- mammografia (co 2 lata)
- badanie laryngologiczne i stomatologiczne
- PTH
- doppler tętnic biodrowych
- gastroskopia (wg wskazań)
Poniżej przedstawiamy aktualny system współpracy ośrodków prowadzących chorych (stacji dializ), Regionalnych Ośrodków kwalifikacyjnych (ROK) i Regionalnych Pracowni Zgodności tkankowej.
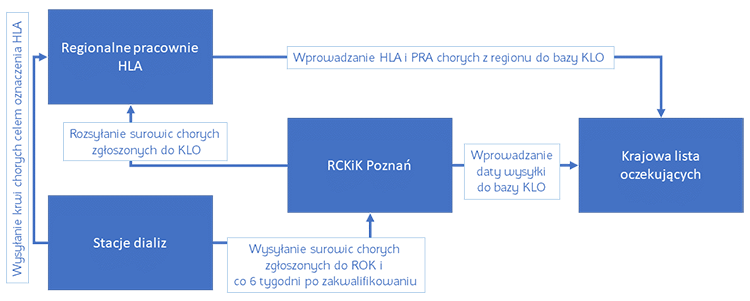
Od 1.11.2009 r. rozpoczęło swoją działalność Regionalne Centrum Krwiodawstwa i krwiolecznictwa w Poznaniu, które podjęło się redystrybucji surowic wszystkich potencjalnych biorców do Regionalnych Ośrodków Transplantacyjnych celem umożliwienia typowania w każdym tym ośrodku każdego potencjalnego biorcy zgłoszonego do KLO. W tej sytuacji każda stacja dializ będzie się kontaktowała z Regionalną Pracownią HLA tylko jeden raz przy zgłaszaniu chorego do kwalifikacji do ROK celem oznaczenia HLA (krew pełna) Surowicę tego chorego jednocześnie należy wysłać do Poznania celem rozdzielenia jej i wysłania do Regionalnych Pracowni HLA. Tam z otrzymanej surowicy Pracownie oznaczą „swoim” chorym PRA a pozostała część zostanie odłożona celem typowania tkankowego. Termin gwarancji takiej surowicy wynosi 6 tygodni stąd konieczność dosyłania do Poznania surowicy chorego oczekującego co 6 tygodni. Brak takiej surowicy automatycznie po kilku dniach zawiesza chorego w typowaniu.
Po zakwalifikowaniu chorego do przeszczepienia nerki i zgłoszeniu do KLO chory otrzymuje listem poleconym zawiadomienie z KLO o umieszczeniu na liście osób oczekujących.
Poza tym niezwykle istotne jest aktualizowanie na bieżąco informacji dotyczących danego chorego, zmiany jakie nastąpiły w ciągu ostatnich 6 – 12 miesięcy (np. przetoczenia krwi, leki, choroby dodatkowe).
W przypadku chorób dodatkowych proszę o aktualizowanie danych chorego oraz badań zgodnie z zaleceniem wynikającym z danej choroby, jej przebiegu jak też leczenia np. choroba wieńcowa wymaga szerszej diagnostyki oraz częściej wykonywanych badań kardiologicznych zgodnie z zaleceniem kardiologa, niedoczynność lub nadczynność tarczycy – TSH, miażdżyca _ aktualizacja 1x w roku przepływów przez naczynia tętnicze, (+) pr benzydynowa – kolonoskopia itd.
Proszę o niezwłoczne umieszczanie w „SYSTEMIE” informacji dyskwalifikujących chorego w danym momencie do przeszczepienia narządu np.
- ostra infekcja lu zaostrzenie przewlekłej infekcji
- podejrzenie niestabilnej choroby wieńcowej
- zabieg operacyjny
- krwawienie z przewodu pokarmowego
- przeszczepienie nerki lub nerki i trzustki
- zgon
- zmiana ośrodka dializ
- zmiana telefonu do ośrodka dializ lub do chorego itd.
Ustalenia dotyczące kwalifikacji chorego do leczenia przeszczepieniem nerki:
- BMI >35 nie jest przeciwwskazaniem do przeszczepienia nerki. Chory taki wymaga indywidualnej oceny i kwalifikacji do przeszczepienia. Nie może być z tego tylko powodu dyskwalifikowany w innym ośrodku. Należy nerkę bezzwrotnie przekazać do ośrodka, który chorego zakwalifikował. Jeśli ośrodek odmówi, należy umieścić tę informację w protokole wyboru biorcy.
- Konsultacja kardiologiczna nie jest konieczna u chorego z prawidłowym ECHO serca, EKG, RTG klatki piersiowej, dializowanego krócej niż 2 lata, bez cukrzycy, bez nałogów, bez objawów choroby niedokrwiennej serca, poniżej 50 lat.
- Kolonoskopia lub CT kolonografia u chorych > 50 lat jest obowiązkowa, poniżej 50 lat – jeśli są wskazania (2).
- Konsultacja urologa jest wymagana u chorych z problemami urologicznymi w wywiadach lub obecnie, wstępna ocena prostaty pozostaje w gestii chirurga transplantologa.
- Konsultacja chirurga transplantologa jest wymagana; konsultacje ponawiane minimum co 2 lata lub częściej jeśli zostanie to wyraźnie zaznaczone w wyniku konsultacji.
- Podwójne leczenie przeciwpłytkowe dłuższe niż 3 miesiące nie jest bezwzględnym przeciwwskazaniem do przeszczepienia nerki, ale jeśli jest możliwość odroczenia na czas leczenia przeciwpłytkowego przeszczepienia nerki to zmniejszy to ryzyko powikłań krwotocznych po zabiegu. Jeśli zespół kwalifikujący podejmuje się przeszczepienia nerki u chorego leczonego 2 lekami przeciwpłytkowymi to należy przekazać nerkę bezzwrotnie do ośrodka, który chorego zakwalifikował do przeszczepienia. Jeśli ośrodek odmówi należy umieścić tę informację w protokole wyboru biorcy.
- „Historyczne” DSA (wykonane ponad 6 miesięcy wcześniej) przy ujemnej próbie cross-match CDC nie może być podstawą do pominięcia chorego na liście typowania. Chorego takiego należy potraktować jak chorego o zwiększonym ryzyku immunologicznym i zastosować w schemacie immunosupresji indukcję surowicą poli- lub monoklonalną.
- Leczenie WZW typu C i eradykacja HCV nie jest warunkiem kwalifikacji do przeszczepienia nerki. Obecność przeciwciał anty-HCV oraz HCV RNA przy prawidłowych parametrach czynności wątroby nie jest przeciwwskazaniem do przeszczepienia nerki.
- Chorzy hemodializowani z użyciem cewnika powinni mieć wykonywane co 3 miesiące posiewy krwi z cewnika, jakkolwiek brak ww. nie jest podstawą dyskwalifikacji z przeszczepienia.
- Nosicielstwo bakterii alarmowych (ESBL, MRSA, KPC, VRE) nie jest przeciwwskazaniem do przeszczepienia nerki.
- Stan po radykalnej operacji nieinwazyjnego guza nerki < 7cm średnicy nie wymaga karencji onkologicznej (3),
- Chorzy leczeni acenocumarolem mogą w dniu aktywacji na KLO zamienić leczenie acenocumarolem na heparynę drobnocząsteczkową lub w dniu przeszczepienia otrzymać Octaplex.
- Badanie tętnic biodrowych jest wymagane u każdego kwalifikowanego do przeszczepienia nerki, kolejne badanie wg wskazań.
Mam nadzieję, że wyżej zamieszczone informacje i propozycje pomogą Państwu w skomplikowanym procesie kwalifikowania chorych do przeszczepienia nerki czy nerki i trzustki. Jesteśmy też, jak zawsze, otwarci na Państwa uwagi i propozycje
Piśmiennictwo
1. Nieszporek T., Więcek A. Kwalifikacja chorych do przeszczepienia nerki [w:] Cierpka L., Durlik M., Transplantologia kliniczna. Przeszczepy narządowe. Termedia 2015.
2. pbp.org.pl/aktualnosci/ - Opracowane przez zespół Kliniki Gastroenterologii I Hepatologii CMKP w Warszawie
3. Chapman J.R., Webster A.C. Wongapman G. Cancer in the Transplant Recipient. Cold Spring Harb Perspect Med 2013;3:a015677a)
Opracowała Dorota Lewandowska z zespołem Krajowej Listy Oczekujących
Zakres i przedmiot konsultacji chirurga
transplantologa do przeszczepienia nerki
|
Wywiad
|
|
Choroba podstawowa
|
czas trwania choroby nerek, rodzaj
leczenia nerko zastępczego, czas dializoterapii, istotne informacje o leczeniu
choroby podstawowej, czy może nawrócić po przeszczepieniu, np. oksaloza,
aktywny SLE z obecnością ANCA, systemowa amyloidoza, etc.
|
|
Dostęp
naczyniowy, epizody zakrzepowo-zatorowe
|
Gdzie,jak przetoka, czy były w
przeszłości problemy, czy występowały epizody zatorowe w przeszłości,
poronienia, toczeń, zakrzepica przeszczepu nerki? czy chory nie wymaga
diagnostyki w kierunku nadkrzepliwości?
|
|
Ocena
kardiologiczna
|
zawał serca w ostatnich 3-6
miesiącach, kardiomiopatia niedokrwienna, frakcja wyrzutu, objawy dusznicy
bolesnej, wydolność ruchowa, Performance Status; sprawdzić czy jest EKG; próbę dobutaminową lub badania oceny
perfuzji serca u bezobjawowych chorych >45 rż, (>55 kobiety), lub
dializowanych >1 r, z obciążonym wywiadem w kierunku choroby
niedokrwiennej serca, nadciśnieniem, dyslipidemią, paleniem, cukrzycą,
chorobą naczyń obwodowych lub z chorobą niedokrwienną serca w wywiadzie;
koronarografia u wszystkich z dodatnim wynikiem badań nieinwazyjnych,
objawową dusznicą, kardiomiopatią ze zmniejszoną frakcją wyrzutu, nefropatią
cukrzycową.
|
|
Choroby
przewodu pokarmowego w wywiadzie
|
Czynna choroba wrzodowa, choroba
uchyłkowa jelita grubego (rozważyć kolekto mię), aktywne zapalenie wątroby
lub przewlekła niewydolność wątroby. Przebyte zabiegi na jamie brzusznej;
czy jest kolonoskopia u osób >50 r.ż? Gastroskopia u osób z chorobą
wrzodową lub objawami GERD.
|
|
Neurologicznie
|
Objway TIA – u chorych z
wielotorbielowatością i bólami głowy lub obciążonym wywiadem rodzinnym
wykonać angio MRI.
|
|
Psychiatrycznie
|
Choroby, uzależnienia, stopień
samodzielności, czy wystarczająca opieka i chory będzie regularnie brał
leki? Czy kiedykolwiek udokumentowano brak współpracy i niestosowanie się do
zaleceń?
|
|
Wywiad
nowotworowy
|
Nowotwór złośliwy w przeszłości?.
|
|
Infekcje
|
Nawrotowe infekcje? Konieczność
nefrektomii?Zalecany odstęp do przeszczepienia 6 tygodni.Czy jest RTG klp?
|
|
Wywiad
urologiczny
|
Schorzenia i przebyte leczenie
urologiczne lub ginekologiczne. Sprawdzić czy wykonana cystografia mikcyjna lub urodynamika u
chorych z zaburzeniami dolnych dróg moczowych, refluksem, odmiedniczokowym
zapaleniem nerek lub nawracającymi zakażeniami; u chorych oddających mocz
czy były badania badanie ogólne i posiew moczu; czy jest USG brzucha z oceną
moczowodów i nerek własnych? PSA u mężczyzn > 40 r.ż., jeśli kobieta w
wieku płodnym – czy miesiączkuje?
|
|
Choroby
i
szczepienia
|
Czy chory przeszedł szczepienie lub
zachorowanie na choroby wieku dziecięcego: ospę wietrzną, odrę, świnkę,
różyczkę. Jeśli nie a możliwe zaszczepienie żywym wirusem, zachęcić do
zaszczepienia
|
|
Badanie
przedmiotowe
|
|
Stan
odżywienia
|
Niedożywienie, otyłość
|
|
Badanie
brzucha
|
Badanie brzucha, ocena miejsca na
przeszczep w przypadku wielotorbielowatości
|
|
Badanie
narządów płciowych
|
ocena
zewnętrznych narządów płciowych, badanie jąder.
|
|
Badanie per
rectum:
|
Badanie per rectum.
|
|
Badanie
tętna na tt. udowych, podkolanowych i stopach
|
Badanie
tętna. W przypadkach wątpliwych zmierzyć indeks kostkowo-ramienny. U chorych
z cukrzycą, chromianiem, słabo wyczuwalnym tętnem na kończynach Doppler
tętnic kk. dolnych, rtg/CT miednicy z oceną zwapnień w tętnicach bodrowych
|
|
Konkluzja: Wpisać podsumowanie: czy może czy
nie może być kwalifikowany lub pod jakimi warunkami.
|
Opracował
Maciej Kosieradzki

© 2023 Centrum Organizacyjno-Koordynacyjne ds. Transplantacji "Poltransplant"
|


























